Migréna je chronické záchvatové onemocnění, často s familiárním výskytem. Podle dat WHO je prevalence migrény 17,1 procenta u žen a 5,6 procenta u mužů. Migréna je zároveň i jedním z vůbec nejčastějších neurologických onemocnění, a tak je pro neurology, ale i pro praktické lékaře jedním z nejčastějších problémů, se kterým za nimi pacienti přicházejí. Pro každého z nich je to reálná a obtížná záležitost, migrénu už ani laická veřejnost dlouho nebagatelizuje jako „syndrom dam z lepší společnosti“. Někdy jde o tu vůbec nejsilnější a nejúpornější bolest, s jakou se kdy pacient setkal. Traduje se, a to pravda je, že migréna více postihuje ženy, a to často s velmi těžkým dopadem na jejich životy. Podle Global Burden Disease (2016) je totiž právě migréna druhá (ještě víc to jsou jen problémy se zády), a u mladých žen dokonce první nejvíce invalidizující diagnóza. V Česku je odhadem až 1,72 milionu obyvatel s 81,41 tisíci YLDs (years lived with disability, tedy roky života s postižením).
Podle frekvence záchvatů je migréna klasifikována na epizodickou (1–4 záchvaty za měsíc) a chronickou, tedy s více než 15 atakami bolestí hlavy po dobu delší než tři měsíce. Alarmující skutečností je, že právě chronickou migrénou je postiženo 1 procento celé populace. Migrenózním bolestem hlavy může, ale nemusí předcházet aura (objevuje se u 30 procent pacientů s migrénou), tedy přechodná neurologická fokální porucha v délce trvání od několika minut až po jednu hodinu. Variabilní je i doba trvání migrenózní ataky, může přetrvávat 4, ale i až 72 hodin. Ataka trvající déle než 72 hodin je stavem označovaným status migrenosus.
Pozor na sekundární bolesti hlavy
Diferenciální diagnostika migrény je rozsáhlá, zahrnuje (a je třeba na ně při diagnostice pamatovat) celé spektrum primárních bolestí hlavy: různé typy migrény, trigeminových autonomních bolestí hlavy, tenzní typ bolesti hlavy, migrénu s autonomními projevy, ostatní primární bolesti a komplikace migrény. Na rozdíl od migrény je typickým projevem tenzní bolesti hlavy její difuzní šíření do krční oblasti, tlakovost, lehká až střední intenzita. Bývá to tupá bolest trvající v řádu hodin. Tenzní bolest hlavy je, na rozdíl od migrény, velmi špatně léčitelná. Velmi obávaná clusterová bolest (cluster headeche), tedy další z typů primárních bolestí hlavy, je striktně unilaterální extrémně silná bolest trvající minuty až hodiny. Na rozdíl od migrény mnohem častěji postihuje muže a bývá doprovázena psychomotorickým neklidem.
„Typickým projevem migrény je často jednostranná, pulzující bolest střední až silné intenzity. Projevy migrenózního záchvatu se ale neomezují jen na úpornou bolest hlavy. Doprovodnými symptomy může být (a často bývá!) i nauzea a zvracení, bolest očí, únava a v neposlední řadě i zvýšená citlivost na světlo, hluk a pachy. Symptomatologii migrény může při záchvatech doprovázet i porucha motoriky. Zhoršení stavu pozorujeme při fyzické aktivitě, akcentace bývá i při malé fyzické zátěži,“ upozorňuje MUDr. Eva Medová, neuroložka z Centra pro diagnostiku a léčbu bolestí hlavy na Neurologické klinice Fakultní nemocnice Královské Vinohrady. Zásadní pro diferenciální diagnostiku migrény je pečlivá anamnéza, klinický obraz, negativní výsledek vyšetření zobrazovacími metodami, signifikantní bývá také rodinná zátěž.
Při diagnostice bolestí hlavy je vždy nutné pamatovat na nebezpečí akutní sekundární bolesti a její záměně za některý z typů primárních bolestí, ačkoliv ty jsou mnohem četnější. Varovným znakem je třeba průlomová bolest, dále silná narůstající bolest hlavy, posttraumatické komplikace nebo bolest hlavy po námaze. Dojít by někdy mohlo k záměně primární bolesti hlavy například za hypertenzní encefalopatii, protože řada hypertoniků se neléčí a nebezpečí hypertenze podceňují, případně o ní ani nevědí.
V Centru pro diagnostiku a léčbu bolestí hlavy na Neurologické klinice Fakultní nemocnice Královské Vinohrady pacientům s migrénou vždy měří i krevní tlak. Jeho zvýšené hodnoty jsou negativním faktorem i u migrény a snížení hypertenze sníží i počet atak migrény. Jak přednášející podotkla, v potaz je třeba vzít i věk, kdy projevy jinak typické pro migrénu začaly – jen vzácně jde právě o ni, pokud tyto problémy začaly až po padesátém roce věku pacienta, tam zpravidla jde o sekundární problematiku.

Tab. 1 Pacient s bolestí hlavy – doporučená „cesta pacienta“ Zdroj: MUDr. Eva Medová
Zásadní pro diagnostiku je pečlivá anamnéza, klinický obraz a neurozobrazovací metody.
Doktorka Medová upozornila i na některá možná vážná úskalí léčby migrény, například v souvislosti s lékovými interakcemi: mezi léky první volby při léčbě akutního migrenózního záchvatu patří triptany. To jsou selektivně působící agonisté serotoninových receptorů 5-HT 1B/D, bez účinku na jiné serotoninové receptory. Triptany způsobují úlevu vazokonstrikcí dilatovaných kraniálních cév. Důležité je ale vědět, že pro pacientku s migrénou, která je na hormonální antikoncepci, kouří a do toho užívá triptany, může tato trias poměrně rychle zapůsobit jako maligní a vést k cévní mozkové příhodě, ke vzniku migrenózního infarktu. „Ženy-migreničky je třeba před hormonální antikoncepcí varovat, zejména když jde navíc i o kuřačky,“ připomněla přednášející.
Bolesti hlavy a nadužívání léků
Na příspěvek své kolegyně navázala MUDr. Miroslava Chýlová, Ph.D., neuroložka z Centra pro diagnostiku a léčbu bolestí hlavy na Neurologické klinice Fakultní nemocnice Královské Vinohrady. Svoji přednášku zaměřila především na léčbu migrény v ambulanci praktického lékaře. Nejprve definovala cíle léčby migrény: rychle ulevit od bolesti, zbavit pacienta doprovodných příznaků migrenózní ataky, zabránit recidivě bolesti, vyvarovat ho nežádoucích účinků medikace, a to všechno takovým způsobem, aby mohl fungovat v běžném životě. Varianty ,jak léčit‘ jsou dvě – akutní léčba a léčba profylaktická. U prvního akutního záchvatu je dobré začínat jednosložkovými analgetiky, nejčastěji paracetamolem (1 g) nebo acetylsalicylovou kyselinou (alespoň 800 mg). Pacienti zpravidla záhy sami přejdou na volně prodejná nesteroidní antirevmatika (NSA), ale častěji už chtějí léky na předpis (nimesulid, diklofenak nebo naproxen s vyšší gramáží). Pokud to nestačí, zpravidla sami přejdou na některé kombinované analgetikum. Samoléčba ale může být problematická – i kvůli riziku nadužívání akutní analgetické medikace a jeho důsledcích. Právě případů MOH (medication overuse headache) je nejvíce u diagnóz tenzních bolestí a s diagnózou migrény, u pacientů s chronickou migrénou se MOH vyskytují až v 70 procentech případů. Riskantní pro vznik bolestí hlavy z nadužívání léků jsou mezi analgetiky zejména ta kombinovaná. Abstinence od nadužívání analgetik nebo alespoň jejich omezování je prospěšný, ale velmi svízelný proces. „Důležité je pacientům vysvětlit, že pokud budou nadužívat analgetika, mohou být bolesti hlavy častější,“ podotýká doktorka Chýlová. Výsledek ale za to stojí: většina pacientů s MOH se po vysazení nadužívané akutní medikace zlepší, pak se rovněž upraví i jejich reakce na profylaktickou medikaci. Pokud pacient splňuje příslušná úhradová kritéria, problém s vysazováním nadužívané medikace u něj může vyřešit biologická léčba, protože bolesti zredukuje a sníží spotřebu analgetik.
Pokud běžná analgetika při akutní migrenózní bolesti nezabírají, je třeba neotálet s nasazením už výše zmiňovaných triptanů. Konkrétní přípravek, síla i forma podání triptanů se volí podle typu a úpornosti záchvatu, při zvracení to může být i nazální sprej a existuje i injekční forma. Pokud triptany samy nepomohou, pacienti si je zpravidla kombinují s některým NSA, se kterým mají dobré zkušenosti. Na trhu jsou i fixní kombinace. Jestliže ani to nefunguje nebo je triptan kontraindikovaný, lze i k akutní léčbě v některých případech použít gepanty jako bezpečnější volbu (lze je podat i u pacientů s iktem nebo s infarktem v anamnéze a ve věku nad 65 let). V akutní léčbě mají gepanty úhradu jen za určitých podmínek, což jejich nasazení z pohledu pacientů často limituje.
„Profylaktická farmakoterapie je u migrény indikována u pacientů s více než čtyřmi dny s migrénou měsíčně, ale může to být i méně dní, pokud jde o dlouhotrvající velmi silné záchvaty. Na místě je i tehdy, pokud akutní léčbu pacient nesnáší, má nedostatečný efekt nebo je pro něj kontraindikovaná (triptany). Speciální situace je u hemiplegické migrény, při níž potřebujeme zredukovat počet záchvatů. K nasazení profylaktické terapie ale může vést i přání pacienta, kterého i třeba menší počet záchvatů omezuje, a proto ji chce užívat. Mimo jiné i proto, aby se vymanil ze začarovaného kruhu MOH,“ říká neuroložka MUDr. Chýlová.

Tab. 2 Migréna – profylaktická léčba podle SPC Zdroj: MUDr. Miroslava Chýlová
Nová éra profylaktické léčby migrény
Zásadní změnu do celé profylaktické léčby migrény přinesly gepanty, do perorální profylaxe pak konkrétně atogepant. Pro přiblížení jeho účinku je třeba alespoň zběžně připomenout patofyziologii migrény. Migrénu způsobuje stimulace nociceptivních nervových vláken oftalmické větve trigeminu. Tato vlákna tvoří pleteně ve stěně arterií, velkých mozkových cév a žilních splavů. Při stimulaci trigeminovaskulárního systému se z perivaskulárních nervových zakončení uvolňují vazoaktivní neurotransmitery, jako je i peptid příbuzný kalcitoninovému genu (calcitonin gene-related peptide – CGRP), substance P a neurokinin A. Ty vyvolávají vazodilataci meningeálních cév a sterilní neurogenní zánět (s uvolněním serotoninu, histaminu a prostaglandinu), které jsou odpovědné za bolest hlavy u migreniků. Nociceptivní vlákna trigeminovaskulárního systému přenášejí bolestivé podněty. Migrenózní kaskádou bolestivé impulzy přecházejí přes jádro trigeminu do mozku. Klíčovým neuropeptidem v patofyziologii migrény je právě CGRP a jeho receptor. A právě atogepant je silný selektivní perorální antagonista receptoru pro CGRP, který blokuje vazbu CGRP na jeho receptor a blokuje aktivaci tohoto receptoru.
V profylaktické léčbě epizodické migrény byl atogepant hodnocen v randomizované, placebem kontrolované studii ADVANCE. Jedním ze zajímavých zjištění studie ADVANCE je například zvyšující se podíl pacientů s nejméně 75procentním snížením počtu MMD (počtu dnů s migrénou za měsíc) a s dosažením nulového počtu MMD s prodlužující se délkou léčby atogepantem. Proběhla studie ELEVATE, do které byli zařazeni dospělí s průměrným počtem MMD 4–14 po selhání předchozí perorální profylaxe migrény ze 2–4 skupin léčiv. Hodnoceny byly účinnost a bezpečnost 12týdenní léčby agepantem 60 mg/den v porovnání placebem. U pacientů na placebu klesl průměr MMD o 1,85, u pacientů s atogepantem o 4,20. Podíl pacientů s epizodickou migrénou
≥ 50procentním snížením tříměsíčního průměru MMD po selhání předchozí profylaktické léčby při léčbě atopegantem byl 50,6 procenta, na placebu jen 18,1 procenta.
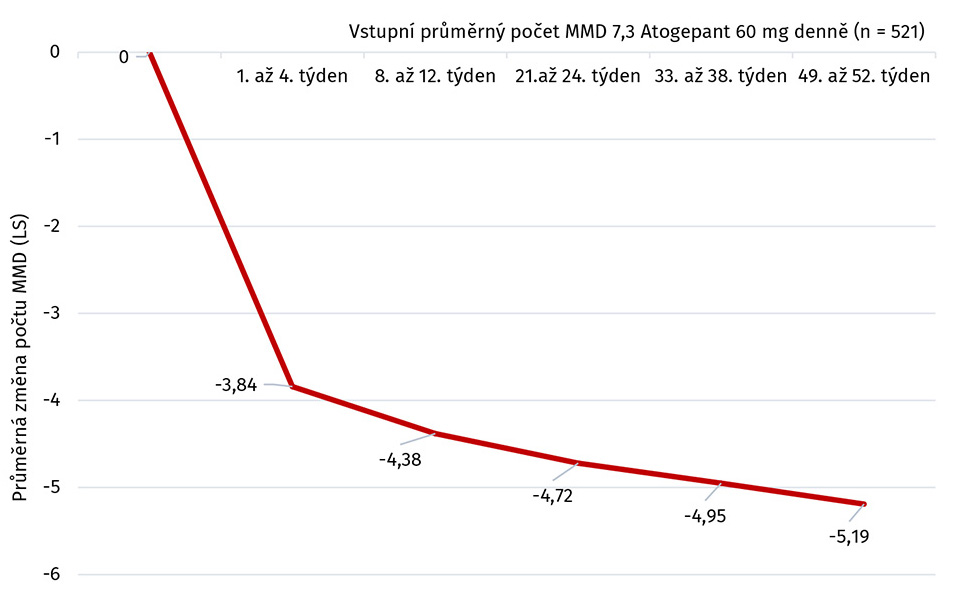
Graf Změna počtu MMD oproti vstupní hodnotě při 12měsíční léčbě atogepantem
Dlouhodobou účinnost atogepantu v profylaxi epizodické migrény ukazují výsledky v 52týdenní randomizované, otevřené studie fáze 3 s 546 pacienty s průměrným počtem 4–14 MMD na atogepantu v dávce 60 mg/den. Výsledek na konci je −5,19. Podíl pacientů s ≥ 50procentním, ≥ 75procentním a 100procentním snížením počtu MMD se zvyšoval v čase. Ve 12. měsíci léčby byla zcela bez migrenózních atak téměř polovina respondentů.
Při léčbě atogepantem také významně klesl počet dnů s nutností akutního užívání léků.
Jana Jílková
Foto: Shutterstock

