Pro letošní kongres jeho pořadatelé zvolili motto „Léčba rány napříč životním kontinuem od dětství po stáří“. Tématy programu byly onkologické rány, dekubity, podtlaková metoda, diabetická noha, slizniční léze, antimikrobiální léčba, domácí péče, ale například i chyby a omyly v léčbě ran a aktuality ze zdravotnické legislativy. Kromě přednášek v celkem 14 sekcích pořadatelé pro účastníky akce zorganizovali i celkem 23 prakticky zaměřených workshopů. Jako každoročně byl kongres největší domácí odbornou i společenskou událostí svého oboru.
Levnější, zato bez úhrady
Silnou odezvu posluchačů v sále vzbudil už jeden z úvodních příspěvků, ve kterém vystoupil Ing. Jiří Štěrba ze Všeobecné zdravotní pojišťovny. Vysvětloval ekonomické souvislosti hojení ran pro plátce zdravotní péče a obhajoval novinky v metodice zdravotních pojišťoven. Úhradový katalog, kde se zdravotničtí pracovníci orientují v cenách a úhradách materiálů, obsahuje jen pro oblast hojení ran téměř 2 500 typů zdravotnických prostředků předepisovaných na poukaz i jako zvlášť účtovaný materiál používaný v nemocniční péči v rámci výkonu. Klasická obinadla, buničina, vata a gáza se už k ošetření ran používají jen výjimečně, při léčbě akutních i chronických se ve všech doporučených postupech upřednostňuje metoda vlhkého hojení, ránu mnohem lépe a rychleji čistí i hojí. Vždy ale jde o významnou část nákladů na ošetření, převazy je nutné dělat často, moderní materiál je drahý a spotřebuje se ho hodně, což platí i pro vlhké krytí. Jenže podle zjištění zdravotních pojišťoven právě u vlhkého krytí rány během posledních pět let nastal sice pouze osmnáctiprocentní nárůst počtu indikovaných pacientů, ale náklady na takto ošetřované pacienty vzrostly o více než 200 procent. Důvod takové disproporce ale není v samotné metodě, ale v násobném vzrůstu ceny materiálu. Plátce jako cestu pro úspory vidí omezení preskripce těchto prostředků a od 1. 1. 2025 od poskytovatelů péče požaduje fotodokumentaci rány – poskytovatel tak má dokazovat nezbytnost vlhkého krytí. Žádost o úhradu má zdravotnické zařízení doplnit obrazovou dokumentací, tedy dodat ji ještě k popisu, lokalizaci a velikosti defektu včetně hloubky a velikosti ošetřené plochy, pro které vlhké krytí indikuje a předepisuje. Kromě obrázků se to vše dodávalo už dříve. Zdravotníci namítají, že s pořizováním a zasíláním obrázků zranění třetí straně nemusí pacient souhlasit (což se i děje), především ale na dostatečně kvalitní zobrazení nemají vybavení a i sama VZP deklaruje, že nejde o povinnou, ale dobrovolnou součást žádosti. Podle právníků je to i v rozporu s ochranou údajů o osobnosti. V prudké a dlouhé diskusi ale opakovaně zaznělo, že bez fotek rány řada žadatelů úhradu vůbec nedostala. „Je zřejmé, že poskytovatel péče je povinen (a chce!) poskytovat kvalitní péči na co nejvyšší odborné úrovni i to, že úkolem zdravotní pojišťovny je co nejlépe spravovat finanční prostředky a plnit zdravotně pojistný plán. Otázkou ale je, zda ten obrovský nárůst nákladů například na vlhké krytí není ani tak v jeho větší spotřebě, jako ve zvyšující se ceně právě za to, co se stane hrazeným materiálem,“ podotkl k diskusi právník Jan Zahálka, člen komise pro kategorizaci a úhradovou regulaci zdravotnických prostředků zřízenou MZ ČR. Podstatou problému je tedy konkurenční výhoda některých dodavatelů, kdy pojišťovny prostě nemohou proplatit jiné krytí než ta ze seznamu, i když na trhu jsou jiná stejně efektivní a mnohem levnější.
Fázové hojení
Pohled na efektivnost a ekonomiku v léčbě ran z hlediska poskytovatele péče přinesl příspěvek MUDr. Jana Stryji, Ph.D. (Salvatella s.r.o. a Nemocnice Agel Podlesí a. s., Třinec). Jak připomněl, vysvětlením stoupajících nákladů na péči o rány obecně jsou i populační vlivy, stárnutí populace a vzestup incidence diabetes mellitus. Zmínil také přechod z dřívějších konvenčních postupů na materiály fázového hojení. Správné hojení rány totiž probíhá v několika fázích a pro každou je vhodný jiný krycí materiál. Při respektování tohoto principu dochází ke snížení počtu převazů, a tím i ke snížení bolestivosti a spotřeby analgetik, probíhá i rychlejší čištění spodiny rány a granulace. Přechod od zánětlivé přes granulační až do finální epitelizační fáze se tak urychluje, celková doba léčení se zkracuje o 50–70 procent. Tento způsob hojení méně zatěžuje i ošetřovatelský personál, protože moderní materiály pro fázové hojení ran se nemusí vyměňovat denně. K dosažení větší „cost-effective“ léčby ran z hlediska poskytovatele se doporučuje i zvýšit racionalitu antimikrobiální léčby ranných infekcí (často se předepisuje i tam, kde není indikovaná), antibiotika se musí nasazovat cíleněji. Pomohlo by také na pacientech důsledně vyžadovat, aby dodržovali nezbytná režimová opatření.
Improvizace jen zhoršují stav
Vyžadovat po pacientovi, aby se i on správně podílel na své léčbě, je jistě racionální požadavek. Napřed ho ale někdo musí vzít do péče a správně mu nastavit léčbu. Prvotní otázkou (s někdy rozpačitou odpovědí) bývá, kdo je ten „někdo“. Právě o tom, že management hojení chronických ran se netýká jen vlastního nastavení léčebného postupu, ale celá problematika je daleko komplikovanější, je přesvědčená MUDr. Jana Bartoňková, lékařka z olomouckého Centra hojení ran Empolas. Podle ní totiž o velkou část pacientů s chronickou ránou není v běžné lékařské praxi odpovídající zájem. Důvod je jasný: časová náročnost péče nedovoluje v přeplněných kožních či chirurgických ambulancích se o tyto pacienty kvalitně postarat. V neprospěch pacienta hrají také nedostatečné znalosti v oblasti hojení ran u samotných zdravotníků. Needukovaný pacient neví, jaké možnosti má, a to především ve vystavení poukazu na vlhké hojení ran. „Otázkou zůstává, proč tuto zásadní skutečnost většina lékařů opomíjí, zvláště když je již od roku 2020 použití zdravotnických prostředků pro vlhké hojení ran bez omezení specializace ošetřujícího lékaře, poukazy tak pacientovi může vystavit i praktický lékař.
Situace je často tak tragická, že nemocní si chronické rány improvizovaně léčí doma sami. Výsledkem pak může být i měsíce až roky nehojící se chronická rána se spektrem psychických a dalších komplikací, které nemocného fakticky vyřazují z normálního života,“ shrnula Jana Bartoňková. Součástí její prezentace byla i kazuistika z vlastní praxe. Jednalo se o případ jednasedmdesátiletého muže, který se po „banálním“ zranění na levém bérci (10/2021) potýkal s ránou tak nešťastně, až si vytvořil obrovský bércový vřed (20 × 33 cm). Zarážející byl přístup praktického lékaře, který při pravidelných (ročních!) prohlídkách tomuto pacientovi neindikoval žádnou specifickou léčbu. Ponechal nemocného, aby se snažil tento defekt vyléčit sám, což se mu samozřejmě nepodařilo. Do ambulance chronických ran muž přišel až na doporučení své zoufalé partnerky v červnu 2024. Za půl roku specializované léčby pomocí vlhkého hojení se defekt zmenšil na velikost 16 × 25 cm a nyní je ve fázi epitelizace.
Hojení ran podtlakem
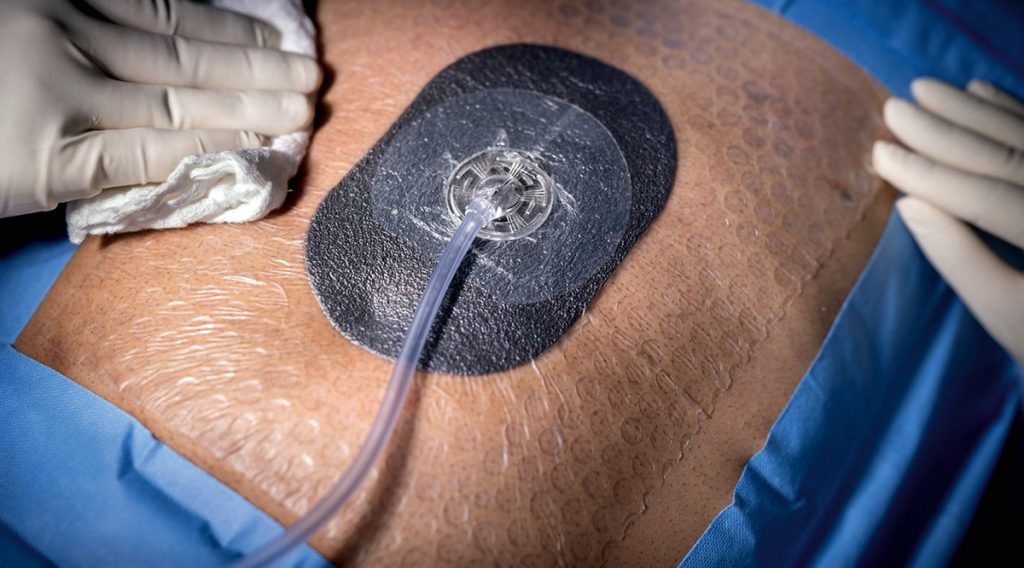
Velkou pozornost (a na kongresu i vlastní sekci!) si získala NPWT (Negativ Pressure Wound Therapy), tedy podtlaková lokální terapie ran, jedna z nejmodernějších a zároveň neinvazivních léčebných metod hojení rány. Podtlaková terapie je v chirurgii využívána k předcházení infekcí v místě chirurgického zákroku, ale i k léčbě hlubokých a už infikovaných ran, zejména těch, u kterých jiné postupy nevedou k vyhojení. Metoda je založena na principu odložené sutury akutní i chronické rány. Funguje tak, že působením podtlaku aktivně uzavírá ránu a odvádí z ní infekční materiál. Pomáhá kontrakci rány, urychluje průběh čisticí fáze hojení, podporuje autolytický débridement rány, zlepšuje prokrvení spodiny, a navíc je i bariérou proti vstupu sekundární infekce. Výhodná je jak pro pacienta, tomu sníží počet převazů a zkrátí dobu léčby, tak pro zdravotníky – i jim šetří čas a celkové náklady na léčbu. Pořídit si ale musí příslušné vybavení, hojení rány pomocí NPWT se provádí řízeným odsáváním pomocí uzavřeného systému, který se skládá z čerpadla (podtlakové jednotky), sběrné nádoby, trubic a krytí rány. Používání podtlakové terapie je za normálních podmínek určené pro nepřerušené použití po dobu delší než 30 dnů, u některých diagnóz se používá přerušovaně. Indikace metody je široká, zahrnuje povrchové i hluboké rány, čisté i infikované, akutní i chronické (včetně dekubitů a bércových vředů), ale také například popáleniny.
Jednou z mnoha výhod NPWT je i skutečnost, že nemusí probíhat jen za hospitalizace, ale i v ambulanci. NPWT se používá i při laparostomii neboli „otevřeném břichu“, tedy stavu, kdy chirurg ponechá dutinu břišní bez uzavření. O této možnosti a vlastní ambulantní praxi s ní informoval MUDr. Miroslav Drienko z Chirurgické kliniky Fakultní nemocnice Královské Vinohrady (FNKV). Jak vysvětlil, s laparostomií se lékaři setkávají nejčastěji při komplikovaných břišních operacích spojených s břišním kompartment syndromem, případně při těžkých formách peritonitidy, ale i v souvislosti s nechtěnými komplikacemi břišních operací. Zejména u skupiny pacientů, kteří podstupují operaci s primárně kontaminovanou, případně infikovanou ránou, je riziko vzniku kompletní dehiscence (rozpadu rány) laparotomie cca 3,5 procenta. Při kombinaci dalších rizikových faktorů (vyšší BMI, diabetes mellitus, kouření) je riziko vzniku dehiscence laparotomie mnohem vyšší. Na prvním místě terapie dehiscence laparotomie je revize a resutura rány, v ideálním případě je možná resutura bez větších obtíži. „V praxi se setkáváme zejména s případy, kdy dochází k pozdnímu rozpoznání dehiscence laparotomie a při revizi již nalézáme plastron fixovaný k okrajům fascie. Mobilizace okrajů fascie je často za cenu vysokého rizika poranění útrob, terapeutický postup vyžaduje pečlivý a velmi trpělivý přístup zkušeného chirurga. Jednou z možností je uzávěr dehiscence laparotomie/laparostomie pomocí NPWT,“ konstatoval přednášející a dodal, že metoda výrazně zlepšuje i otok okolních tkání, což pak usnadňuje uzávěr laparostomie. Postup výrazně urychlí celkovou dobu léčby.
„Od roku 2021 můžeme v ČR využívat ambulantní NPWT. Ve FNKV ho využíváme od roku 2022, čímž umožňujeme pacientům časnější dimisi a zároveň pokračování dosavadní terapie za pomoci NPWT. Vyžaduje si to především dobrou spolupráci pacienta a nastavení správného ošetřovatelského managementu, který je na naší klinice zprostředkován poradnou pro chronické rány. NPWT využíváme u pacientů s dehiscencí ran do podkoží, k uzávěru objemnějších defektů, ale i u pacientů, kde ponecháváme ránu k otevřenému hojení,“ řekl přednášející. Připustil ale i zcela praktické limity metody. Nezbytná je dostatečná edukace pacienta a specifický bývá samotný převaz, který může být provázen vyšší bolestivostí, tu ale lze minimalizovat aplikací lokálního anestetika před sejmutím krytí.
Jak ale na téma použití NPWT konstatovali všichni, kteří o něm na kongresu přednášeli, při řádném splnění všech zásad jsou výsledky této moderní terapie více než uspokojivé.
Jana Jílková
Foto: Wikipedie