Kyfoskolióza predstavuje skeletálne ochorenie spôsobujúce výrazné zníženie objemu hrudníka s následným rozvojom reštrikčnej ventilačnej poruchy. Jej klinický význam spočíva v zásadnom ovplyvnení respiračných funkcií a neskôr aj kardiovaskulárneho systému. Pomocou včasnej diagnostiky a adekvátnej terapie dokážeme podstatne zlepšiť kvalitu života a celkové prežívanie týchto pacientov. Nasledujúca kazuistika demonštruje efektivitu neinvazívnej ventilácie u 53-ročnej pacientky s chronickým respiračným zlyhávaním na podklade kyfoskoliózy.
Klíčová slova: kyfoskolióza, chronická respiračná insuficiencia, neinvazívna ventilácia
Úvod
Kyfoskolióza patrí do skupiny ochorení hrudnej steny a je charakterizovaná prehĺbením hrudnej kyfózy so súčasným vychýlením osi chrbtice vo frontálnej rovine (skolióza). Ide v porovnaní s pravou skoliózou o menej častú deformitu chrbtice s 3–4× vyššou prevalenciou u žien. 80 % prípadov tohto ochorenia predstavuje primárna (idiopatická)forma postihujúca deti a adolescentov. Zriedkavejšia sekundárna forma môže byť asociovaná s neuromusku- lárnymi ochoreniami, dedičnými chorobami (achondroplázia, neurofibromatóza, osteogenesis imperfecta), ochoreniami spojiva, traumou či niektorými nádormi (osteóm, osteoblastóm) (1).
Kyfoskolióza vedie svojou povahou k zníženiu poddajnosti hrudnej steny, redukcii objemu hrudníka a následnému rozvoju reštrikčnej ventilačnej poruchy. Pri malom dychovom objeme je počas dýchania potrebné vynaložiť väčšie inspiračné úsilie, čím sa zvyšujú nároky na prácu dýchacích svalov a postupne dochádza k rozvoju svalovej únavy a hypoventilácie. Alveolárna hypoventilácia má za následok zmeny koncentrácie krvných plynov (hypoxémia a hyperkapnia), ktoré stimulujú dýchacie centrum. V dôsledku zníženia svalovej sily však pacienti prechádzajú na vzor rýchleho plytkého dýchania s redukovaným dychovým objemom, čím sa retencia CO2 ďalej prehlbuje. Vyčerpaním kompenzačných mechanizmov sa teda u pacientov postupne rozvíjajú dyspnoické ťažkosti, nočná hypoventilácia a napokon aj chronická hyperkapnická respiračná insuficiencia. Riziko rozvoja respiračného zlyhávania koreluje so závažnosťou deformity, ktorá je daná uhlom zakrivenia – tzv. Cobbov uhol. Neliečené stavy pomerne rýchlo vedú k neskorším komplikáciám ako pľúcna hypertenzia či cor pulmonale (cor kyphoskoliotikum) (2, 3, 4).
V rámci diagnostiky sa uplatňuje viacero postupov. Zobrazovacie metódy, najčastejšie RTG, sú vhodné na posúdenie závažnosti deformity. Pomocou funkčného vyšetrenia pľúc je možné diagnostikovať reštrikčnú ventilačnú poruchu charakterizovanú poklesom vitálnej a celkovej kapacity pľúc. Základnou diagnostickou metódou na posúdenie typu a závažnosti respiračného zlyhávania je vyšetrenie parciálnych tlakov arteriálnych krvných plynov a acidobázickej rovnováhy. Pre chronickú hyperkapnickú respiračnú insuficienciu je typická prítomnosť hyperkapnie a hypoxémie. Vďaka zapojeniu kompenzačných mechanizmov (zvýšenie bikarbonátov) môže byť pH v rozmedzí fyziologických hodnôt (5, 6).
Hlavným úskalím problematiky týchto stavov je liečba, pre ktorú v súčasnej dobe nie sú zjednotené štandardné postupy. Aj keď vo svete ešte stále existujú pracoviská predpisujúce domácu oxygenoterapiu u pacientov s hyperkapnickým respiračným zlyhávaním, tak najlepší terapeutický efekt aktuálne vykazuje neinvazívna ventilácia (NIV). Viaceré klinické štúdie dokázali úpravu subjektívnych ťažkostí, normalizáciu hodnôt krvných plynov a výrazné zlepšenie kvality života a celkového prežívania pacientov liečených pomocou NIV. Liečbu je možné doplniť aj o oxygenoterapiu či rehabilitáciu, avšak ich prínos pri samostatnom použití u týchto pacientov doposiaľ nebol preukázaný (7–11).
Kazuistika
53-ročná pacientka s chronickou hypoxemicko-hyperkapnickou respiračnou insuficienciou na pod- klade kyfoskoliózy bola prijatá na Kliniku pneumológie a ftizeológie Univerzitnej nemocnice L. Pasteura Košice za účelom nastavenia liečby pomocou NIV. Odoslaná bola rajónnym pneumológom pre progresiu dyspnoe a respiračnej insuficiencie. Pacientka bola vedená s diagnózou sekundárnej kyfoskoliózy pri neurofibromatóze, bez bližšiej špecifikácie postihnutia. Z osobnej anamnézy boli známe už aj kardiovaskulárne komplikácie skeletálneho ochorenuia vrátane cor kyphoscolioticum. Pri príjme bola pacientka kľudovo eupnoická, kardiopulmonálne kom- penzovaná, fyzikálne bola prítomná sínusová tachykardia. Subjektívne sa sťažovala na zhoršenú toleranciu námahy a už pri minimálnej námahe pociťovala dyspnoické ťaž- kosti. Udávala tiež prerušovaný spánok s rôzne častými prebudeniami, únavu počas dňa a nyktúriu 1× za noc.
Na RTG snímke hrudníka dominovala ťažká dextrokonvexná kyfoskolióza, pľúcny parenchým v pravom hornom a strednom pľúcnom poli bol prekrytý sumovanými tieňmi skeletu (gibus), zvyšok viditeľného pľúcneho parenchýmu bol bez ložiskových a infiltratívnych zmien (obr. 1). Laboratórne vyšetrenie odhalilo ťažkú hypoxémiu s ľahkou hyperkapniou a retenciou bikarbonátov, bez acidózy. Biochemické vyšetrenie ukázalo hypercholesterolémiu, ľahkú hyperkaliémiu, hyponatriémiu a hypochlorémiu. Realizovalo sa aj funkčné vyšetrenie pľúc, ktoré potvrdilo prítomnosť reštrikčnej ventilačnej poruchy ťažkého stupňa.
Pre pozitívnu spánkovú anamnézu (časté prebudenia, únava počas dňa, nyktúria) bolo doplnené polysomnografické vyšetrenie, ktoré dokumentovalo kombináciu obštrukčného spánkového apnoe ťažkého stupňa a kontinuálnu hyposaturáciu (pri hypoventilácii) súvisiacej so základným ochorením s klinicky závažnými desaturáciami.
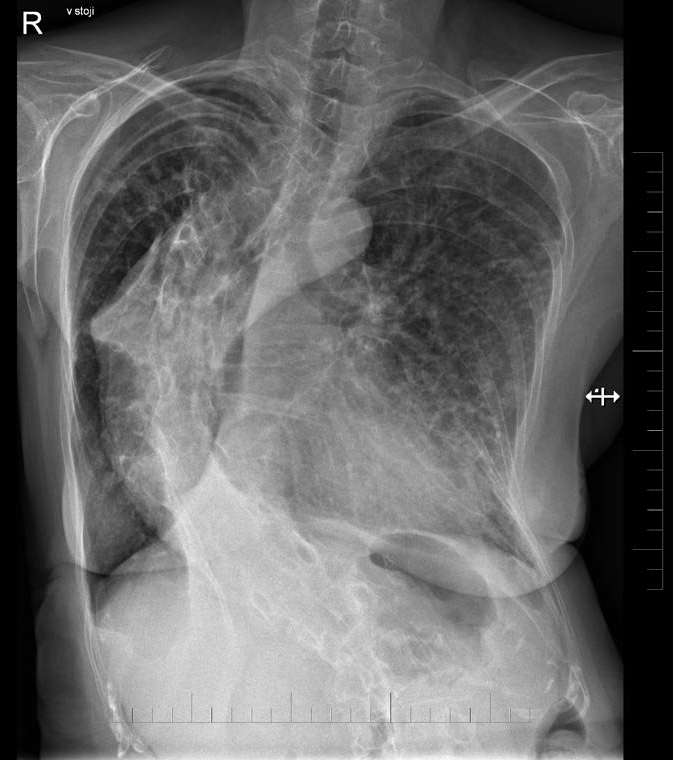
Obr. 1 RTG snímka pacientky s ťažkou dextrokonvexnou kyfoskoliózou
Na základe vykonaných vyšetrení pacientka spĺňala kritériá pre liečbu NIV. Tá bola aplikovaná nosovou maskou a prístrojom BiPAP (Bilevel positive airway pressure) a počas 10-dňovej hospitalizácie boli na- stavované parametre NIV v závislosti od tolerancie pacientky a vyšetrenia arteriálnych krvných plynov upravovali sa hodnoty tlakov ventilácie, dychových objemov a záložnej frekvencie prístrojového dýchania. Postupne sa určili definitívne nastavenia, pričom kvôli prechodnému zvýšeniu hyperkapnie bolo nutné pridať aj tzv. objemovú podporu, kedy prístroj automaticky prispôsobuje ventilačné nastavenia tak, aby bol dosiahnutý prednastavený dychový objem. V krvných plynoch došlo v priebehu tohto obdobia k nárastu oxémie a poklesu hyperkapnie, pulzoxymetricky sa bed-side monitoringom zistilo významné zvýšenie saturácie kyslíkom. Pacientka liečbu tolerovala, udávala subjektívne výbornú efektivitu, upravil sa jej spánkový režim a kvalita spánku a v klinicky zlepšenom stave bola prepustená do starostlivosti praktického lekára. Po ukončení hospitalizácie bola do poisťovne vystavená žiadanka na NIV pre dlhodobé domáce použitie.
Kontrolné vyšetrenie po roku a pol od hospitalizácie ukázalo významné zlepšenie stavu pacientky. Pri dennom používaní prístroja sa výrazne skvalitnil spánok (pacientka sa prestala budiť, v noci prestala pociťovať nutkanie na močenie), naviac vymizol pocit únavy počas dňa a zlepšila sa aj tolerancia fyzickej námahy. Kontrolný odber na krvné plyny a acidobázickú rovnováhu dokumentoval len ľahkú hypoxémiu, ďalší pokles kapnie takmer k fyziologickým hodnotám a normalizáciu bikarbonátov aj „base excess“. Vďaka adekvátnej úprave týchto hodnôt nasledujúci postup nevyžadoval úpravu terapeutického režimu ani pridanie oxygenoterapie. V tabuľke 1 je uvedené porovnanie výsledkov vyšetrení krvných plynov a acidobázickej rovnováhy realizovaných počas hospitalizácie (vstupné, výstupné hodnoty) a na kontrole po 1,5 roku, ktoré dokumentuje postupnú úpravu vnútorného prostredia u pacientky.
Diskusia
Na príklade tejto pacientky demonštrujeme pozitívny efekt NIV na liečbu chronického respiračného zlyhávania pri závažnej deformite hrudníka na podklade kyfoskoliózy. Okrem zlepšenia subjektívnych ťažkostí došlo aj k zásadnej úprave laboratórnych hodnôt takmer k fyziologickým hodnotám. Prvou, najvýraznejšou zmenou bola viditeľná úprava pO2 a SaO2. Hodnoty pCO2 začali v úvode terapie stúpať, po pridaní objemovej podpory a dô- kladnom nastavení správnych parametrov NIV sa však tento vzostup podarilo zvrátiť. I keď výstupné hodnoty pCO2 pri emisii nevykazovali veľký rozdiel oproti úvodu, dlhodobé pravidelné používanie NIV zásadne prispelo k úprave hyperkapnie na hodnoty blížiace sa k norme. Efekt dlhodobej liečby pomocou NIV sme u tejto pacientky mohli pozorovať na kontrolnom vyšetrení, pri ktorom laboratórne výsledky odberov krvných plynov a acidobázickej rovnováhy boli takmer fyziologické. Dôsledné nastavenie NIV a perzistencia v liečbe dokázateľne viedli k zlepšeniu kvality života uvedenej pacientky. Naviac samotná NIV pomohla zlepšiť oxémiu natoľko, že do liečby nebolo potrebné pridávať oxygenoterapiu. To je kľúčová informácia v tomto prípade, pretože vstupná saturácia a oxémia u pacientky vykazovali známky závažnej hypoxémie. Táto však bola predovšetkým dôsledkom hypoventilácie a pri jej korekcii ventilačným prístrojom došlo k jej úprave. Existuje reálne a známe riziko, že ak sa pacientovi s podobnou hypoventilačnou poruchou v dôsledku deformity hrudnej steny podá pri respiračnom zlyhávaní kyslíková liečba, tak dôjde k prehĺbeniu hypoventilácie z dôvodu odstránenia hypoxemického stimulu dýchacieho centra a zhoršeniu stavu pacienta. Oxygenoterapia, ak je nutná (v prípade známok závažného cor pulmonale chronicum), môže byť bezpečne podávaná týmto pacientom, len ak je súčasťou liečby NIV (zapojením kyslíka do ventilačného okruhu) (11). To by si mali uvedomiť špecialisti v rôznych klinických odboroch starajúci sa o takýchto pacientov.
Nielen tento príklad z praxe dokazuje, že pomocou včasnej diagnostiky, medziodborovej spolupráce a adekvátne zvolenej terapie vieme pacientom s podobnou diagnózou výrazne skvalitniť a predĺžiť život a oddialiť nástup možných komplikácií. Súčasné možnosti NIV umožňujú prispôsobiť parametre ventilácie a výber vhodnej pomôcky na dýchanie tak, aby jej používanie bolo pre pacienta čo najkomfortnejšie a prinášalo čo najlepší terapeutický efekt.
Záver
Kyfoskolióza je pomerne zriedkavým ochorením, zaslúži si však zvláštnu pozornosť pre jej zásadný vplyv na respiračné funkcie. Vedomosti o možných následkoch deformity a pochopenie mechanizmu rozvoja respiračného zlyhávania sú preto kľúčové pre efektívny manažment pacienta. Zlatý štandard liečby v súčasnosti predstavuje NIV, ktorej efektivitu okrem skúseností z praxe potvrdzujú aj viaceré klinické štúdie. Základným predpokladom úspešnosti terapie sa zdá byť dôsledné a adekvátne nastavenie parametrov NIV, spolupráca pacienta a perzistencia v liečbe, pretože najlepšie výsledky sú zvyčajne pozorované v rámci dlhodobého používania NIV.
Literatura:
- Al-Qadi MO. Disorders of the Chest Wall: Clinical Manifestations. Clin Chest Med. 2018 Jun;39(2):361–375.
- Tzelepis GE. Chest Wall Diseases: Respiratory Pathophysiology. Clin Chest Med. 2018 Jun;39(2):281–296 .
- Keilty S. Management of respiratory failure. Respiratory Physiotherapy. London: Churchill Livingstone, 2009, s. 111–121.
- Chaloupka R, et al. Srovnání výsledků dvou typů operačního léčení idiopatických hrudních křivek – přední versus zadní výkon. Acta Chirurgiae Orthopaecica et Traumatologiae Čechosl. 2012;79:422–428.
- Kolek V, et al. Doporučené postupy v pneumologii. 3. vydání. Praha: 2019, Maxdorf.
- Vo P, Kharasch VS. Respiratory failure. Pediatr Rev. 2014 Nov;35(11):476–84; quiz 485–6.
- Senajová P, et al., Neinvazívna ventilácia pri chronickej respiračnej insuficiencii u pa- cientov s kyfoskoliózou. Interná medicína. 2017;(7-8):313–316.
- Gustafson T, Franklin KA, Midgren B, Pehrsson K, Ranstam J, Ström K. Survival of patients with kyphoscoliosis receiving mechanical ventilation or oxygen at home. Chest. 2006 Dec;130(6):1828–33.
- Tsolaki V, Pastaka C, Kostikas K, Karetsi E, Dimoulis A, Zikiri A, et al. Noninvasive ventilation in chronic respiratory fail- ure: effects on quality of life. Respiration. 2011;81(5):402–10.
- Doménech-Clar R, Nauffal-Manzur D, Perpiñá-Tordera M, Compte-Torrero L, Macián-Gisbert V. Home mechanical ventilation for restrictive thoracic diseases: effects on patient quality-of-life and hospitaliza- tions. Respir Med. 2003 Dec;97(12):1320–7.
- Buyse B, et al. Treatment of chronic respiratory failure in kyphoscoliosis: oxy- gen or ventilation? Eur Respir J. 2003 Sep;22(3):525–8.
Korespondující autor:
MUDr. Pavol Pobeha, PhD., Patrícia Miščíková
Klinika pneumológie a ftizeológie
Lekárska Fakulta Univerzity P. J. Šafárika v Košiciach
a Univerzitná nemocnica L. Pasteura
Rastislavova 43
04190 Košice
Slovenská republika
Foto: archiv autora a 123rf.com
Vyšlo v časopisu Ortopedie 4/2021